Esta, tal como a doença de von Recklinghausen (ou neurofibromatose tipo 1) é uma facomatose, ou seja, uma doença que combina sintomas e sinais da pele e do sistema nervoso. Conforma já falado em post sobre a síndrome de West, a pele e o sistema nervoso se desenvolvem do mesmo tecido embrionário. Logo, malformações de uma podem levar a alterações da outra.
A síndrome de Sturge-Weber (SSW) foi descrita em 1860 pela primeira vez por Schirmer, e posteriormente em 1879 por William Allen Sturge, médico e arquéologo inglês. Frederick Parkes Weber, dermatologista inglês deu sua contribuição ao entendimento desta doença em 1922.
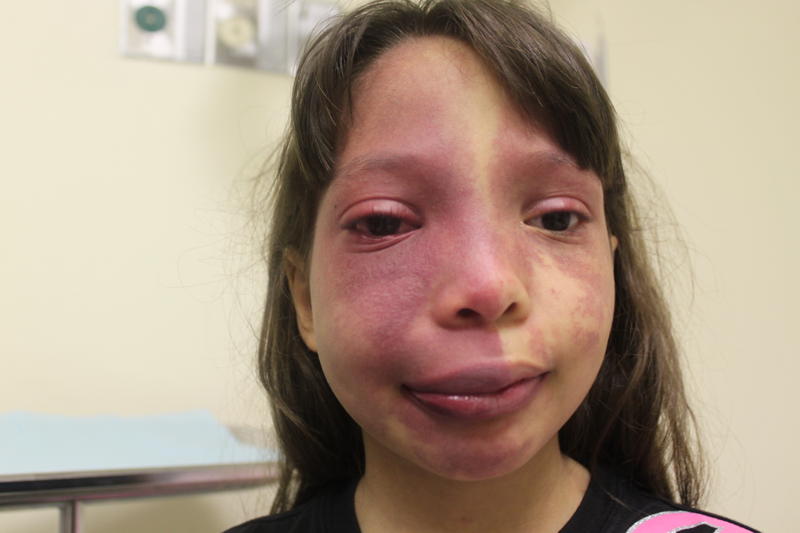
A característica mais famosa da doença são as malformações de capilares (pequenos vasos) da face, geralmente em um lado só, mas que pode acometer os dois lados em menos de 1/3 dos pacientes, e que pode assumir as mais variadas formas e tamanhos, muitas vezes somente tingindo a face de roxo, mas em outras causando deformações faciais (veja abaixo).
 |
| http://www.cmaj.ca/content/170/11/1672/F2.large.jpg |
 |
| http://kotiro.petermichaud.com/wp-content/uploads/2009/09/122sturge_weber.jpeg |
 |
| http://www.childfoundation.com/kids/Mariceli%20Diaz%20Marrero/Mariceli-profile.jpg |
Em termos cerebrais, há malformações que podem ser dos dois lados (bilaterais) em 25% dos pacientes com lesões dos dois lados da face. Uma complicação grave e que precisa ser diagnosticada precocemente nestes pacientes é o glaucoma, ou aumento da pressão dos olhos, e que pode ocorrer em quase metade dos pacientes.
O diagnóstico pode ser feito ao nascimento, pois as manchas ou lesões cutâneas já são visíveis nesta época. Mas para termos o diagnóstico de SSW, é necessário haver conjuntamente lesões cerebrais ou oculares (se somente a lesão cutânea se apresentar, sem outras anormalidades, podemos estar diante de um angioma, tumor vascular benigno, simples, sem complicações).
Aliás, estas "manchas" da pele podem acometer também a região da boca, por dentro e por fora, além do pescoço, tronco, membros, língua, gengiva, laringe, faringe e nariz. A cor da lesão pode aparecer menos viva ao nascimento, mas pode ficar cada vez mais escura com o passar da idade da criança.
Em 60% dos pacientes, a face pode aumentar do lado da lesão, podendo haver alterações dos ossos da face em alguns pacientes. As lesões de pele podem faltar na SSW em menos de 1/5 dos pacientes, sendo que estes pacientes são diagnosticados por médicos experientes com o uso de exames de imagem (tomografia ou ressonância).
Os sintomas neurológicos mais comuns são as crises epilépticas, além de retardo variável de desenvolvimento mental em alguns pacientes, além de dores de cabeça. Três quartos das crises aparecem já no primeiro ano de vida (podem começar como síndrome de West, como já visto em post anterior). Alterações motoras de braços e pernas podem ocorrer em alguns pacientes, além de problemas visuais cerebrais.
A causa da doença é desconhecida, e não se conhece modos de herança genética.
As alterações cerebrais assumem a forma de malformações, defeitos do desenvolvimento cortical, além de deposições anormais de cálcio no cérebro (calcificações), e principalmente alterações dos vasos cerebrais com diminuição do calibre dos vasos e da vascularização de certas regiões, o que pode se responsabilizar por algumas crises epilépticas.
De todas as síndromes neurocutâneas (que afetam a pele e o sistema nervoso), a SSW é a quarta mais comum no mundo (as mais frequentes são a Neurofibromatose tipo 1, a esclerose tuberosa ou doença de Bourneville, e a hipomelanose de Ito). Ocorre em cerca de 1 pessoa para cada 22,000 nascidos.
O diagnóstico é clínco, através das lesões de pele, e radiológico, com o diagnóstico das calcificações cerebrais, além de malformações cerebrais e alteraçõe vasculares cerebrais que podem ocorrer em alguns pacientes.
 |
| http://www.medlink.com/images/acsw5.jpg |
Acima uma calcificação cerebral típica de SSW, vista em tomografia de crãnio (as calcificações são estas manchas esbranquiçadas brilhantes logo abaixo do osso).
O tratamento baseia-se no tratamento das crises epilépticas, controle de fatores de risco vasculares mesmo em crianças (algo que deve ser discutido com o neuropediatra ou neurologista que acompanha o paciente), evitar complicações clínicas, como anemia ou desidratação, manter uma vida saudável, com boa alimentação e sono normal. Outras formas de tratamento das lesões cerebrais devem ser discutidas com o médico que assiste a criança ou o paciente.
Avaliaçõe softalmológicas devem ser solicitadas, para afastar glaucoma. As lesões de pele podem ser tratadas, de acordo com a avaliação de dermatologista especialista.