O olho é uma estrutura complexa, sendo um globo levemente alongado (uma elipse, por assim dizer), formado por duas partes, uma parte anterior (câmara anterior) e uma posterior (câmara posterior). O olho funciona como uma câmera fotográfica, recebendo a luz que vem refletida dos objetos que atravessa os meios transparentes do olho (córnea, cristalino ou lente, humor aquoso, pupila, humor vítreo) e chega à retina (aqui a imagem é representada de cabeça para baixo e bem menor do que realmente é - aqui cabem algumas leis físicas de óptica e lentes que poderão ser discutidas depois). Da retina, partem nervos que adentram o cérebro e vão até a parte mais posterior do mesmo, o córtex occipital ou calcarino, onde esta imagem será analisada e vista como deve ser.
 |
| http://www.nlm.nih.gov/medlineplus/ency/imagepages/1094.htm |
Esse "nervo" segue por baixo do cérebro, e lá no meio dele, na frente de uma extensão do cérebro chamada de tronco cerebral, ele entra definitivamente no cérebro, indo para o pólo posterior do cérebro, os lobos occipitais. Observe uma representação disso abaixo:
 |
| http://www.doutorcerebro.com.br/portal/index.php?option=com_content&view=article&id=24:neuriteoptica&catid=25:esclerose-multipla&Itemid=17 |
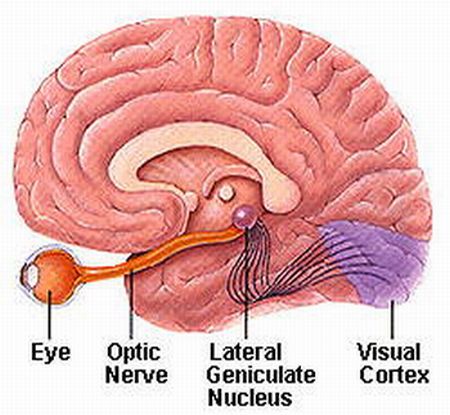
Essa figura mostra o nervo óptico na órbita, saindo do olho, e indo para o cérebro. O nervo é esta estrutura amarelada ( os nervos nas figuras são sempre desenhados em amarelo, apesar de que os nervos não são amarelos. É somente uma forma de ajudar a discernir entre o que e o que não é nervo).
Lá vai mais uma figura:
 |
| http://www.msstrength.com/wp-content/themes/zen/images/optic_nerve.jpg |
Observe que o nervo entra no cérebro lá atrás. Pois é, o nervo vira o que chamamos de trato óptico, estas linhas negras sinuosas no cérebro, indo para o córtex occipital visual, o território em roxo no cérebro acima. O trato óptico não é assim, claro. Isso é só uma representação gráfica para ajudar você a entender o que ocorre aqui.
No córtex occipital, a imagem que foi vista na retina pequena e invertida é dissecada, analisada, e mostrada a você como você a vê. Logo, o que você vê é uma filtragem da imagem que entra no seu olho e que é feita inteiramente no cérebro. Perfeito, não?
Mas o que é hemianopsia???? E onde que tudo isso que eu li entra nessa história? Como disse antes, um pouco de anatomia ajuda você a entender o que ocorre no seu corpo.
Bem, suponhamos que você não entenda patavinas de óptica, mas se entender, estamos em casa. A sua retina pode ser dividida, como um círculo, em quatro partes, mas não iguais, por duas linhas, uma vertical e uma horizontal, passando justamente pelo local onde o nervo óptico se origina (chamado de disco óptico), os quadrantes. Observe abaixo:
 |
| http://www.coll.med.br/uploads/images/nervo_optico4.jpg |
As duas bolas coloridas lá em cima são a representação gráfica da retina. Cada setor colorido é um quadrante, e eles não são iguais. Temos os setores temporais, os mais laterais, mais próximos da parte de fora do rosto, e os nasais, mais mediais, ou seja, mais próximos do nariz. Cada setor temporal e cada setor nasal é dividido em quadrantes superiores e inferiores. Daí temos, quadrante temporal superior, temporal inferior, nasal superior e nasal inferior de cada lado.
Muito bem, entendido até agora? Vamos adiante, que a caminhada é longa.
O nervo óptico leva as informações de cada quadrante para o cérebro, da seguinte maneira. Os nervos que vêm dos quadrantes temporais levam a informação para o cérebro do mesmo lado (quadrantes temporais direitos levam a informação para o córtex occipital direito, ou sejam, passam direto pelo quiasma óptico, o cruzamento de fibras coloridas que você vê logo acima na figura anterior). Já os nervos que trazem informações dos quadrantes nasais cruzam pelo quiasma para o lado contrário (isso mesmo, informações dos quadrantes nasais de um lado vão para o cérebro do outro lado).
Mais outra coisa, que você pode ver na figura acima. Você observa que a luz que vem de fora entra na retina de dentro? E o contrário, ou seja, a luz que vem de perto do nariz entra na retina de fora, também ocorre? Da mesma forma, a luz que vem de cima entra pela retina de baixo, e a luz que vem de baixo pela retina de cima! Sim, isso mesmo, ou seja, a informação visual que chega ao seu cérebro cruza duas vezes, duas vezes, antes dos olhos, virtualmente, quando ainda são só raios de luz, e dentro do cérebro, na junção entre as fibras, no quiasma óptico!
Certo, entendeu até agora? Se não entendeu, mande um comentário falando o que não entendeu, e eu refaço o texto para você entender.
Certíssimo. Então a hemianopsia não é um distúrbio visual, por que não afeta o olho, mas as vias neurais que saem do olho? É um distúrbio visual, mas considerado central, ou seja, afeta o cérebro e suas vias. Se afetasse o olho, seria chamado de periférico.
E o que é uma hemianopsia? Veja abaixo:
 |
| http://en.wikipedia.org/wiki/Homonymous_hemianopsia |
Uma pessoa, vendo Paris de cima, se tivesse uma hemianopsia, veria a paisagem assim, como você vê nesta figura aí em cima. Uma parte da imagem é cortada. Neste caso, levando-se em conta que a torre Eiffel está no lado esquerdo da figura, o paciente teria uma hemianopsia homônima direita! Peguei pesado? Vamos explicar. Veja abaixo.
 |
| http://www.sistemanervoso.com/neurofisiologia/07_images/07_clip_image002_0000.jpg |
Na figura acima, as linhas horizontais exemplificam locais de lesão. E estas lesões podem ser por derrames, tumores, traumas, acidentes, etc... Os círculos com componentes escuros ao lado demonstram como um paciente com estas lesões veria o ambiente caso estivesse observando um fundo branco. A hemianopsia homônima é a alteração mais baixa, causada por lesões nas radiações ópticas. Observe que uma lesão do córtex occipital direito leva a uma hemianopsia homônima esquerda (o nome homônima é por que temos perda visual de campos complementares, ou seja, o temporal de um lado e o nasal do outro; lesões do quiasma (que geralmente comprimem o quiasma de dentro para fora, comprimindo a parte de dentro das vias ópticas) levam a perda de campos temporais por lesão das vias nasais, e as hemianopsias aqui produzidas são chamadas de heterônimas).
Mas por que a lesão de um lado leva a perda visual do outro, se as vias temporais vão para o mesmo lado, e as nasais é que cruzam? Por que a luz se cruza antes de chegar ao olho. Isso mesmo! A luz cruza de um lado para outro, e de cima para baixo. Logo, se você perde a retina inferior, você tem perda visual superior daquele lado, e vice-versa. Da mesma forma, se você tem lesão de uma via (no córtex), com perda de via temporal de um lado e nasal do outro, o que ocorre é a perda de campos opostos, justamente por que a luz que vai para a retina temporal vem do campo nasal, e a que vai para a retina nasal vem do campo temporal. Complicado? Não!
Da mesma forma, temos as hemianopsias altitudinais, ou seja, perda de campo superior ou inferior, e as quadrantopsias, quando não é o hemicampo todo que é perdido, mas só a parte de cima ou a de baixo.
Bem, espero ter ajudado os interessados a resolverem esta questão. Qualquer dúvida, mande um e-mail para mim (sekeff@hotmail.com) ou faça seu comentário. Terei prazer em ajudar.