Como sempre, antes de mais nada, um pouco de história.
A neuromielite óptica (NMO), ou doença de Devic, foi descrita inicialmente por Thomas Albutt, neurologista britânico, em 1870. No entanto, Eugene Devic, um médico francês, que emprestou seu nome à doença. Albutt observou a coexistência de inflamação da medula espinhal (mielite) e alterações no nervo que sai do olho, o nervo óptico (neurite), mas foi Devic que sumarizou os casos conhecidos juntamente com seus próprios casos em um congresso de medicina em 1894. Ele chamou a doença de neuromielite óptica, mas a partir de 1907, o nome doença de Devic começou a ser usado.
A NMO é uma doença inflamatória do sistema nervoso, onde a lesão ocorre preferencialmente na medula e nos nervos ópticos. Os sintomas referentes aos dois lugares não precisam ocorrer ao mesmo tempo, e há pacientes onde a mielite (ou a neurite) é o sintoma de apresentação. Mas há a necessidade de que ambos ocorram para o diagnóstico. E é claro que para o diagnóstico, há a necessidade de afastarmos outras causas, já que múltiplas doenças dão sintomas semelhantes aos da NMO.
Neurite óptica (NO) ocorre como primeiro sintoma em cerca de 56 a 76% dos pacientes. Já a mielite ocorre como primeiro sintoma em 13 a 39%, e a ocorrência simultânea de ambos como primeiro sintoma em 4 a 11% dos casos. Pode ser que o intervalo entre a ocorrência de NO e a de mielite seja de dias a anos.
Geralmente o início do quadro é súbito, abrupto, e pode haver em mais da metade dos casos sintomas de febre, dor de cabeça e dores musculares, assemelhando-se a um quadro gripal ou resfriado, ou mesmo diarreia, antes dos sintomas específicos começarem. Na verdade, há especulações de que infecções virais, ou mais raramente bacterianas, poderiam preceder a doença (sugerindo uma relação causal, no entanto não provada).
A neurite óptica assemelha-se à da esclerose múltipla (EM) (leia mais sobre ela aqui). Já a mielite pode levar a perda de sensibilidade e de força nas pernas (e também nos braços). Sintomas mais raros, como soluços ou falta de ar súbitos, sem doenças aparentes fora do sistema nervoso, podem ocorrer.
A doença pode ocorrer em um único surto (monofásica) em 32% dos casos, ou pode vir em múltiplos surtos (recorrente).
Desde 1914, a NMO era considerada uma doença diferente da EM. Mas a partir de 1937, a doença começou a ser considerada uma variante de EM. Até 1999 em diante, quando estudos mais aprofundados determinaram que as causas de ambas são diferentes. A disputa foi terminada em 2006, quando critérios de diagnósticos propostos pela conhecida Clínica Mayo, nos EUA, determinaram as características em exames de sangue, líquor, e em imagens de ressonância magnética da NMO.
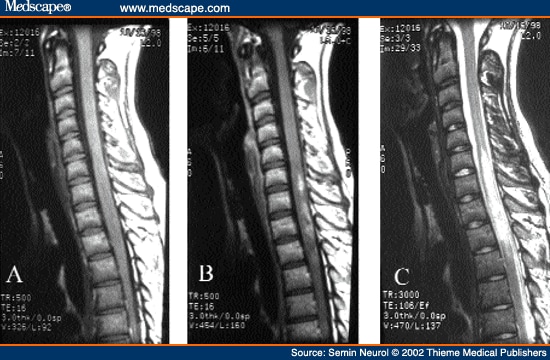
A NMO exije alterações de imagem na ressonância magnética na coluna cervical, sendo que estas imagens são diferentes das da EM. Na EM, as lesões são pequenas, e geralmente relacionam-se a um segmento medular, enquanto que na NMO, as lesões estendem-se por 3 ou mais segmentos da medula. Veja as duas figuras abaixo. A figura de cima demonstra uma ressonância de um paciente com NMO, e a de baixo a de um paciente com EM.
 |
| http://img.medscape.com/fullsize/migrated/446/182/sn446182.fig1.gif |
 |
| https://www.bioscience.org/2004/v9/af/1251/fig4.jpg |
A NMO pode dar alterações na ressonância de crãnio, algo que acreditava-se não ser verdadeiro, mas as imagens são diferentes e menos específicas que as da EM.
A causa da NMO não é conhecida. Sabe-se ser a doença autoimune (produzida pelo ataque produzido pelo próprio sistema imunológico do paciente). Vários exames de outras doenças imunológicas, como lúpus e síndrome de Sjögren, podem vir positivos na NMO, o que demonstra a sua etiologia autoimune. No entanto, há um exame que tem sido associado com a NMO que é o anticorpo contra uma proteína, na verdade um canal de passagem de água, chamada de aquaporina-4 (o nome do anticorpo é anti-aquaporina-4, ou anti-NMO).
A associação com infecções, como pelos vírus herpes, tuberculose, vírus Epstein-Barr e mesmo HIV tem sido observada. Mas não há, ainda, provas de que um agente específico cause a doença, e é provável que muitos agentes infecciosos em combinação produzam o gatilho que desencadeia a doença.
Já com relação a fatores genéticos, ainda não há evidente.
A NMO è mais comum em mulheres (80% dos casos), e ocorre em uma idade mais tardia do que em pacientes com EM, mas pode ocorrer desde a adolescência até a vida adulta idosa. Ocorre em todas as raças, e é muito comum em japoneses.
Várias doenças podem se parecer com a NMO, como a própria EM, e várias outras doenças autoimunes, e o médico que acompanha e trata o paciente deve ter isso em mente, e procurar através do exame clínico, da história clínica, e de exames, dar o diagnóstico correto.
O diagnóstico é feito através da suspeita clínica, a presença do anticorpo contra a proteína aquaporina-4 (disponível no Brasil, e que infelizmente só é positivo em 73% dos casos de NMO, mas quando positivo detecta corretamente 91% dos casos), ressonância magnética e análise do líquor espinhal. Claro que exames de sangue pode ser solicitados, a fim de afastarmos outras doenças.
O tratamento é feito com drogas (medicações) que visam controlar a imunidade e combater a doença. As medicações usadas na EM (interferons e copaxone) não funcionam aqui. O tratamento deve ser discutido individualmente com o médico que assiste o paciente.
Nenhum comentário:
Postar um comentário
Comente na minha página do Facebook - Dr Flávio Sekeff Sallem,
Médico Neurologista