O cérebro humano alcançou um
desenvolvimento ímpar na natureza. A capacidade única de decidir pela própria
vida sem depender dos instintos e de pistas da natureza, além da linguagem
verbal, são o que nos distingue dos outros animais.
Paralelo a estas conquistas da
evolução, possuímos uma malha neuronal intrincada e complexa, que une várias
regiões cerebrais e é capaz de relacionar de forma elegante e duradoura
sensações tão díspares como odores, toques, visões e sons. Os traços cerebrais gerados
a partir destas sensações externas unem-se ao prazer, à alegria, ao medo, à
dor, formando memórias que, mais do que servindo como uma forma de preservar
nossa vida, como deveria ser no passado mais remoto, nos fornecem uma história,
algo que entre os animais, pelo menos conscientemente, somente o ser humano
possui.
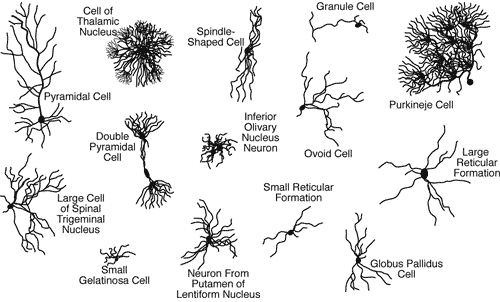
Os tipos de células que abundam
no sistema nervoso é imenso, entre neurônios (cerca de 10 mil tipos entre
neurônios sensitivos, motores e interneurônios, que realizam a conexão entre
neurônios, modulando seus estímulos, segundo o site http://www.mind.ilstu.edu/curriculum/neurons_intro/neurons_intro.php)
e células de suporte (os astrócitos), de mielinização neuronal (os
oligodendrócitos no sistema nervoso central e as células de Schwann no sistema
nervoso periférico) e de defesa (a micróglia).
Maior ainda, e principalmente o
motivo da grande diversidade de informações que pode ser trocada entre as
várias regiões cerebrais, são as sinapses, as conexões entre neurônios, presentes
em todos os organismos que possuem malhas neuronais. Sinapses são entidades
biológicas complexas, variadas e incrivelmente organizadas. Um único neurônio pode
fazer centenas a milhares de sinapses com vários outros neurônios ao seu redor.
De acordo com um estudo publicado na revista Cerebral Cortex em 1999 (http://cercor.oxfordjournals.org/content/9/7/722.full.pdf+html),
DeFelipe e colaboradores estimaram o número de sinapses como cerca de 1,508,000,000
a 1,626,000,000 (isso mesmo, chega à casa dos bilhões) em cada milímetro cúbico
(mm³) de volume cerebral. Levando-se em conta que o cérebro humano adulto
possui volume médio de 1400 ml, ou 1,400,000 mm³, podemos ter mais de 2
quatrilhões de sinapses (isso em um único cérebro) (http://faculty.washington.edu/chudler/facts.html).
Lembre-se de que temos cerca de 300 bilhões de estrelas em nossa galáxia. Logo,
somente em seu cérebro, há mais sinapses que estrelas no céu, e seu cérebro
ainda ganha de disparada. E levando-se em conta que temos cerca de 100 bilhões
de neurônios em um único cérebro, cada neurônios faria, em média, 2,300,000
sinapses.
Além do cérebro, o sistema
nervoso conta com estruturas de apoio, que comunicam a grande rede neuronal cerebral
com o meio ambiente. Através de suas ramificações, o cérebro lê, com
extraordinária exatidão, e interpreta os mais variados tipos de estímulos, e
reage a eles e/ou lhes dá a carga emocional necessária. As estruturas que
servem como a ligação do cérebro com o meio são a medula espinhal e os nervos,
além dos órgãos dos sentidos. O modo de comunicação entre estas estruturas e o cérebro
baseia-se na mesma forma de comunicação entre os inúmeros neurônios cerebrais,
estímulos elétricos, modulados, intervalados, aumentados ou diminuídos, de
forma a propagar a informação de forma fidedigna.
Não é surpresa, pois,
considerar o cérebro a última fronteira do conhecimento humano sobre si
próprio. Não que saibamos tudo sobre o resto de nosso corpo, muito pelo
contrário. Mas a imponência do cérebro associada à sua aparente intangibilidade
nos remete aos segredos mais bem guardados, ao El Dorado tão almejado pelos
conquistadores, ao oceano mais distante e mais belo.










.jpg)
.jpg)